Wokół karmienia piersią na przestrzeni lat narosło wiele mitów. Mity te są przekazywane kolejnym pokoleniom droga ustną, w rodzinie, często też przez personel medyczny. Część z nich pojawia się w opracowaniach pisemnych, w postaci poradników, często przygotowanych przez producentów odżywek dla dzieci, czy artykułów w popularnych portalach parentingowych.
MIT 1: DIETA MATKI KARMIĄCEJ
Jednym z najbardziej zakorzenionych w naszym kraju mitów jest „Dieta matki karmiącej„. Tak, w naszym kraju, gdyż tylko kobiety Polsce są katowane dietami. Narzuca się kobietom lekkostrawną, gotowana dietę, często pozbawioną przypraw. Zakazuje się spożywania posiłków wzdymających, aromatycznych, ostrych, ciężkostrawnych, jako rzekomo mających wpływ na kolki u dziecka, czy często też surowych warzyw, owoców a także mięsa, czy ryb.
Stosowanie diet eliminacyjnych nie ma żadnego uzasadnienia medycznego, ani naukowego. W świetle aktualnej wiedzy nt. przenikalności składników do pokarmu oraz przyczyn kolki niemowlęcej, nie można obciążać odpowiedzialnością za kolkę matki, która zjadła jabłko czy jogurt.
MIT 2: SŁABY POKARM, POKARM NIEWARTOŚCIOWY
Teoria słabego pokarmu powstała w okresie, w którym dzieci nie były karmione na żądanie, a wg zegarka, zarówno pod względem czasu pozostawiania przy piersi jak i godzin, o których dziecko było karmione. Pomiędzy wyznaczonymi porami karmień dziecko otrzymywało smoczek lub/i było pojone wodą z glukozą czy słodką herbatką. Postępowanie takie miało na celu oszukiwanie głodu dziecka oraz wyuczenie stałych pór posiłków, w rzeczywistości było głodzeniem dziecka, skutkującym często zatrzymaniem przyrostów lub wręcz ubytkiem masy ciała.
W świetle wiedzy nt. karmienia piersią, karmienie na żądanie bez podawania płynów i smoczka jest kluczowe w sytuacji małych przyrostów u niemowląt. Istotne jest podawanie piersi tak często, jak to jest tylko możliwe i karmienie tak długo jak dziecko potrzebuje. Nawet jeśli jedno karmienie miałoby trwać godzinę, a kolejne karmienie odbywałoby się po 15 minutach przerwy. Przekarmienie dziecka w tej sytuacji jest prawie niemożliwe.
MIT 3: ZBYT TŁUSTY POKARM
Teoria tłustego pokarmu dotyczy zwykle dzieci karmionych na żądanie, o bardzo dużych przyrostach. Pojawiają się teorie o otyłości i konieczności „odchudzania”, ograniczania ilości karmień, podawania płynów i smoczka (czyli to o czym pisałam w poprzednim akapicie), aby zmniejszyć przyrosty.
Teoria jest o tyle irracjonalna, że mleko matki zupełnie różnie zachowuje się w organizmie niemowlęcia w stosunku do sztucznej mieszanki. Przede wszystkim różni się zawartością tłuszczy oraz ich rodzajem.
„W tłuszczu mleka ludzkiego stwierdzono obecność około 60 różnych KT. Głównymi KT mleka ludzkiego są: kwas oleinowy, palmitynowy, linolowy, stearynowy, mirystynowy i laurynowy. PUFA stanowiły średnio 13,2% ogólnego składu KT. Średni poziom zawartości trans KT w badanych próbkach tłuszczu mleka kobiet wynosił 2,45% ogólnego składu KT. Udział procentowy poszczególnych grup KT w diecie badanej populacji kobiet wynosił średnio: 43,67, 41,74 i 14,59% odpowiednio KT nasyconych, jednonienasyconych i wielonienasyconych.” (Martysiak-Żurowska, Żóralska, Zagierski, Szlagatys-Sidorkiewicz)[I]
Całkowita zawartość glicerydów wynosi 3,0 do 4,5 g/100 ml. W grupie tych tłuszczów 98,7% stanowią trójglicerydy, a pozostały odsetek to dwuglicerydy i wolne kwasy tłuszczowe.
Trójglicerydy mleka ludzkiego są tłuszczami wysoko przyswajalnymi dzięki swoistej gatunkowo estryfikacji kwasu palmitynowego (w drugiej pozycji glicerolu). Zawartość cholesterolu w mleku kobiecym jest dość wysoka i wynosi 1,0 do 1,5 mg/100 ml (najwyższe stężenie obserwuje się w colostrum). Uważa się, że ułatwia to proces mielinizacji centralnego układu nerwowego oraz działa protekcyjnie, chroniąc przed wysokim poziomem cholesterolu we krwi w wieku dorosłym.
Ważną rolę w procesach mielinizacyjnych odgrywają także fosfolipidy oraz nienasycone kwasy tłuszczowe mleka kobiecego. Około 80% kwasów tłuszczowych mleka kobiecego stanowią kwasy tłuszczowe średniołańcuchowe. Szczególnie znaczącą rolę przypisuje się frakcji wielonienasyconych kwasów tłuszczowych PUFA: kwasowi linolowemu oraz linolenowemu, a także ich pochodnym długołańcuchowym (kwas dokozaheksanowy DHA, arachidonowy i eikozapentaenowy AA), które są swoiste dla mleka ludzkiego. Kwasy te są materiałem do budowy błon komórkowych. Uważa się, że są one niezbędne do prawidłowego rozwoju ośrodkowego układu nerwowego oraz tkanki płucnej szczególnie u wcześniaków, a także dla prawidłowego rozwoju siatkówki i ostrości widzenia. Wykazano związek podaży DHA z rozwojem funkcji poznawczych i uczenia. W mleku matek, które urodziły przedwcześnie zawartość PUFA jest wyższa. W ostatnich latach badacze podkreślają, że zawartość wielonienasyconych kwasów tłuszczowych w mleku matek jest zależna od ich poziomu w surowicy krwi i koreluje z dietą ciężarnych.(Pawlus, Kordek, Łoniewska) [II]
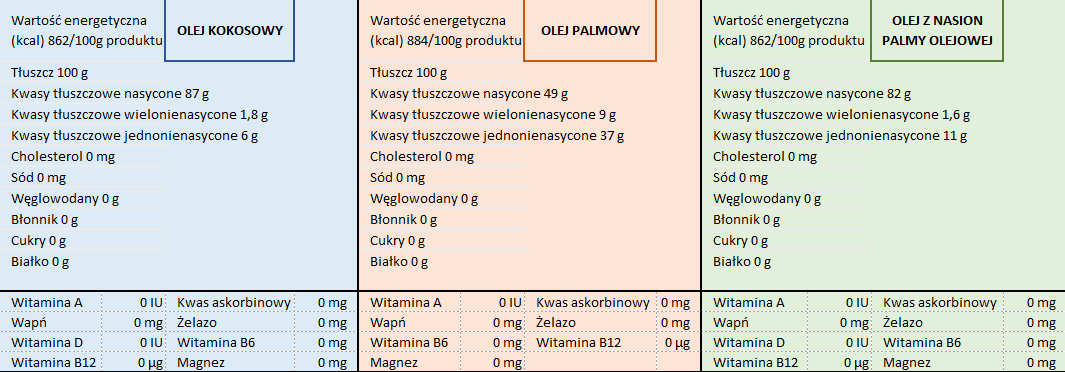
Podczas gdy sztuczna mieszanka ma skład zupełnie różny, przede wszystkim opiera się na średniołańcuchowych kwasach tłuszczowych, różnych w różnych preparatach, dość szczegółowo opisanych w artykule Analiza specyficznych składników mieszanek mlekozastępczych. Zawierają one średnio- i długołańcuchowe kwasy nasycone, a te przyczyniają się do otyłości u dzieci, stąd też bardzo istotne jest dostosowanie ilości i częstotliwości karmień u dzieci karmionych sztucznie.
MIT 4: WODNISTY POKARM
Pokarm po ściągnięciu jest niebieskawy, zielonkawy, wydaje się być rozwodniony, co ma świadczyć o jego niskiej wartości odżywczej.
Kolor pokarmu nie ma żadnego wpływu na jego skład ilościowy i jakościowy, a kolor niebieskawy, wodnisty jest jak najbardziej prawidłowy. Dopóki nie jest RÓŻOWY (o tym kiedy indziej), jest prawidłowy. Ilość zbierającej się na powierzchni „śmietanki” też nie ma wpływu na jego odżywczość. Ludzki pokarm zawiera przeciętnie 6% tłuszczu, a jego ilość zmienia w ciągu jednego karmienia, dnia, tygodnia, miesiąca, i nigdy nie jest stała. Przeciętnie w miarę ssania zawartość tłuszczu w pokarmie wzrasta stopniowo od 2 do 8% a w niektórych przypadkach nawet do 12%.
Pokarm ludzki jest specyficzny i nie można go porównywać z mlekiem krowim, kozim czy innych ssaków, głównie kopytnych, gdyż jego zadanie jest zupełnie różne od pokarmu tych zwierząt.
MIT 5: KIEDY POKARM NIE WYSTARCZY, BO DZIECKO JEST ZA CHUDE/ZA GRUBE – ROZSZERZANIE DIETY
Jeden z moich ulubionych mitów, czyli że jeśli dziecko ma zbyt duże przyrosty, to trzeba rozszerzyć dietę, bo mleko mu nie wystarczy, aby pokryć zapotrzebowanie kaloryczne i odwrotnie, kiedy dziecko ma małe przyrosty, trzeba rozszerzyć dietę, bo mleko mu nie wystarcza.
GDZIE TU LOGIKA?
Przecież, skoro dziecko na samym mleku ma tak duże przyrosty, to logicznym jest, że pokarm zaspokaja wszelkie jego potrzeby kaloryczne i odżywcze. Podanie pokarmu uzupełniającego – warzywo – jest więc totalnie działaniem bez sensu i uzasadnienia
I odwrotnie, skoro dziecko nie ma dużych przyrostów, to rozszerzenie diety o warzywa ich nie poprawi.
Zestawienie kaloryczności pokarmów jest bezlitosne (wartość kcal / 100g):
- Pokarm kobiety – 72-75 kcal
- Marchew gotowana – 27 kcal
- ryż na mleku – 66 kcal
- ziemniak – 77 kal
- manna – 67 kcal
- brokuł – 27 kcal
- jabłko – 46 kcal
- indyk – 84 kcal
Nie ma możliwości, aby pokarm, stał się niewystarczający w okresie 1-2 lat karmienia piersią, dlatego nawet w przypadkach, gdzie dziecko nie jest zainteresowane rozszerzeniem diety, nie ma ryzyka niedoborów. Zawsze jednak należy przeprowadzić badania morfologiczne krwi i wykluczyć anemię, która sama w sobie może być przyczyną niechęci do rozszerzenia diety. Jeśli jednak wszystkie wyniki są w normie, nie ma powodu, aby się martwic o niedożywienie niemowlęcia czy dziecka.
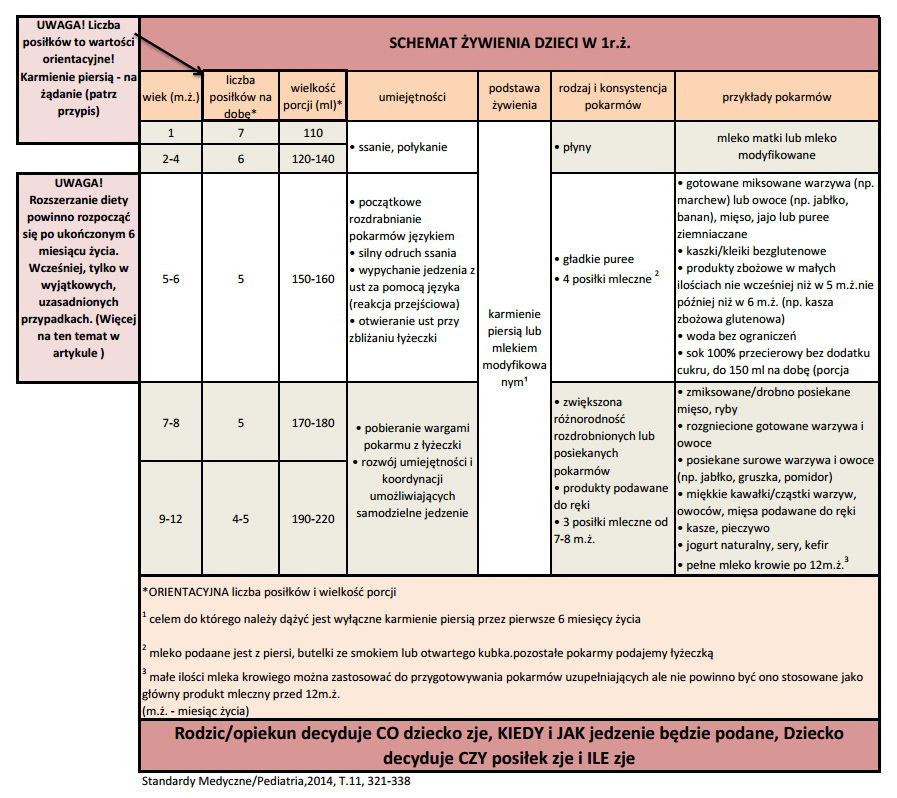
Dietę rozszerzamy nie wcześniej niż w 7 miesiącu życia.
MIT 6: CUD NAD WISŁĄ CZYLI JAK W POLSCE POKARM ZMIENIA SIĘ W WODĘ
W Polsce jest taki mit mówiący o cudownej przemianie pokarmu w wodę. Wg różnych źródeł następuje to w okresie pomiędzy 6 a 12 miesiącem życia dziecka. Kontynuacja karmienia piersią po tym okresie nie ma wg tych źródeł uzasadnienia, gdyż stanowi już tylko „przyzwyczajenie” się dziecka i wygodę matki i nie niesie za sobą żadnych wartości dla dziecka.
Jak już wspomniałam, pokarm może stanowić jedyne źródło kalorii nawet do końca drugiego roku dziecka, ale stanowi absolutna podstawę żywienia w pierwszym roku i podstawowe źródło kcal, a więc nie może być jednocześnie „wodą”.
Co ważne, skład jakościowy pokarmu istotnie się zmienia, jeśli matka karmi ponad 2 lata, dostosowując się do zmiennych potrzeb karmionego dziecka. Zawsze jednak pozostanie bogaty w tłuszcze, białka, węglowodany, witaminy i składniki mineralne oraz bogaty w przeciwciała. Więcej na ten temat pisałam w artykule Długie karmienie piersią.
MIT 7: ALERGENNOŚĆ MLEKA MATKI
Pokarm kobiecy jest idealnie dostosowany pod kątem składu białkowego do potrzeb wzrastającego niemowlęcia, jest bogaty w białka swoiste gatunkowo, a więc nie może powodować alergii. Alergia to nieprawidłowa odpowiedź organizmu na białka obce gatunkowo, dotyczy to zarówno białek zwierzęcych, jak i roślinnych. Reakcja alergiczna może być miejscowa lub ogólnoustrojowa i przebiegać na różne sposoby.
Do objawów alergii zaliczamy odczyny skórne, objawy ze strony układu oddechowego oraz pokarmowego o różnym nasileniu i przebiegu.
Z punktu widzenia fizjologii nie ma możliwości wystąpienia alergii na pokarm kobiecy. W pewnych specyficznych warunkach może dojść do przenikalności niektórych składników pokarmowych do mleka kobiecego, co powoduje zmiany alergiczne, ale szacuje się, że ten problem dotyczy 0,5-2% niemowląt (Gugulska) i nie jest wskazaniem do stosowania diety eliminacyjnej, czy tym bardziej odstawienia dziecka od piersi, zastępując pokarm kobiecy hydrolizatem mleka krowiego w postaci mieszanki specjalistycznej.
MIT 8: POKARM ZNIKAJĄCY Z DNIA NA DZIEŃ
Znowu, z punktu widzenia fizjologii nie ma możliwości nagłego zatrzymania laktacji. Jest to długotrwały proces, który trwa od kilku tygodni, kilku miesięcy, nawet do kilku lat. Nawet w zaburzeniach pracy różnych gruczołów w organizmie człowieka nie ma możliwości, aby doszło do raptownego zatrzymania wydzielania substancji (soków, hormonów czy mleka), a więc laktacja nie może zniknąć z dnia na dzień, gdyż gruczoły nie zaprzestana wydzielania mleka z dnia na dzień. Co ciekawe, nagły zanik pokarmu zwykle zbiega się w czasie ze skokami rozwojowymi niemowląt, a te często łączą się ze stresem niedoświadczonej matki. Skoki rozwojowe to krótkie okresy, następujące w dość równych odstępach czasu, powodujące zmiany zachowania niemowlęcia oraz zmiany jego zapotrzebowania na pokarm. Zasadniczo występują one w 3-6-9 tyg życia i 3-6-9 miesiącu życia. Dziecko może być niespokojne, szarpać się lub ciągle ssać pierś, co może dawać wrażenie jej „opróżnienia” i niechęć do ssania.
Stres może potęgować wrażenie braku pokarmu, ale nie powoduje jego zaniku.
Podsumowując, nawet silny stres nie powoduje zaniku pokarmu. Może on jedynie powodować zaciskanie się (zwężanie) kanałów mlecznych, a więc utrudniony wypływ pokarmu. Pomocna w takich sytuacjach jest interwencja psychologa, a w ciężkich przypadkach psychiatry, który dobierze odpowiednie leki.
MIT 9: NAGŁE SAMOODSTAWIENIE
Nie istnieje i jest związane z 2 czynnikami: nieprawidłowym odbieraniem przez matkę sygnałów dziecka i zbyt intensywnym rozszerzaniem diety, często również zbyt wczesnym. Zazwyczaj te ,,nagłe odstawienia się” pojawiają się w okresach skoków rozwojowych (3, 9 miesiąc).
Najlepszym sposobem jest spokój, cierpliwość i proponowanie piersi. Absolutnie nie wolno w tym okresie podawać butelki i należy wycofać się całkowicie z rozszerzania diety na rzecz ciągłego przystawiania do piersi
MIT 10: ABY MIEĆ DUŻO POKARMU TRZEBA DUŻO PIĆ
Ilość spożywanych płynów nie ma wpływu na ilość produkowanego pokarmu, należy pić w zgodnie z pragnieniem i nie zmuszać się do wypijania więcej. Faktyczna różnica w podaży pokarmu może pojawić się jedynie w przypadku długotrwałego odwodnienia, faktycznie niemożliwa w naszych warunkach.
MIT 11: KARMIENIE PIERSIĄ NA POCZĄTKU BOLI, BO BRODAWKI MUSZA SIĘ ZAHARTOWAĆ
Karmienie piersią nie ma prawa boleć i w mojej pracy z matkami spotykam się wielokrotnie z sytuacją, że początki są bolesne, tymczasem wystarcza korekta przystawienia, by ból ustąpił.
Niestety, błędy w przystawianiu na początku karmienia pojawiają się często i to własnie one są odpowiedzialne za uszkadzanie brodawek i ból. Z czasem dziecko ssie coraz sprawniej i mogą się te błędy niwelować, a czasami kobiety długo się skarżą i pytają, jak długo trwa to hartowanie brodawek, bo minęło już np. 3-4-5 tygodni.
Odpowiedź brzmi: będzie boleć tak długo, jak długo dziecko będzie nieprawidłowo przystawiane. Zbyt płytkie ssanie piersi skutkuje dociskaniem przez język dziecka brodawki do podniebienia twardego, skutkiem czego delikatna brodawka zostaje uszkodzona i boli. Kiedy dziecko obejmuje ustami brodawkę wraz z otoczką, sama brodawka znajduje się znacznie głębiej w jamie ustnej, na wysokości podniebienia miękkiego, gdzie już język nie operuje. Sam język zaś, dociska do podniebienia otoczkę brodawki, wyciskając w ten sposób pokarm, który wprost z brodawki trafia do gardła dziecka. Więcej na ten temat w artykule: Przyczyny bólu brodawek i ich eliminacja
MIT 12: PO PORODZIE NIE MA POKARMU I TRZEBA DOKARMIAĆ
Dotyczy to głównie porodów przez cięcie cesarskie, ale zdarza się także po porodzie fizjologicznym. Skąd taka teoria – nie wiem, gdyż gdyby było to prawdą, gatunek ludzki wyginąłby już dawno.
Nie ma takiej możliwości aby, po porodzie nie pojawił się pokarm i uciśnięcie brodawki nie jest żadnym dowodem na jego brak.
POKARM ZACZYNA SIĘ PRODUKOWAĆ JUŻ POMIĘDZY 16-22 TYGODNIEM CIĄŻY, a więc nawet dziecko urodzone przedwcześnie spokojnie może być karmione mlekiem matki. Jeśli u matki nie występuje hipoplazja (niedorozwój) piersi nie ma możliwości, aby pokarm się nie pojawił tuż po porodzie. Problemem jest brak wsparcia w prawidłowym przystawianiu dziecka do piersi, co skutkuje niewystarczająca stymulacją laktacji.
Tak czy inaczej, pokarm jest po każdym porodzie w ilości wystarczającej dla noworodka, czyli w ilości kropli bogatych w przeciwciała czy probiotyki kolonizujące jelita dziecka. Ciągłe ssanie piersi matki po porodzie stymuluje nie tylko laktację, ale i namnażanie pęcherzyków mlecznych, o czym pisałam w artykule Budowa gruczołu sutkowego (piersi), fizjologia i stabilizacja laktacji
MIT 13: BUTELKA I SMOCZEK NIE ZABURZAJĄ ODRUCHU SSANIA
Niestety, nie ma takiej pewności. U jednych karmienie przebiega bezproblemowo, u innych pojawia się odrzucenie piersi, ssanie nieefektywne, zbyt płytkie, miażdżenie brodawki wałami zębowymi, lub, co gorsza, nagryzanie zębami. Nie wiesz niestety jak zareaguje Twoje dziecko, a naprawić potem to, co zepsuła butelka ze smoczkiem jest bardzo ciężko. Pytanie brzmi, czy warto eksperymentować?
MIT 14: LAKTATOR PRAWDĘ CI POWIE
Nie powie i ilość ściągniętego mleka nigdy nie jest równa ilości wyprodukowanego i wyssanego przez dziecko pokarmu, dlatego, nie należy się nigdy sugerować ilością odciągniętego pokarmu. Więcej o tym w artykule: 5 kroków do udanego karmienia piersią
Źródła:
SKŁAD I ZAWARTOŚĆ KWASÓW TŁUSZCZOWYCH W MLEKU KOBIET Z GDAŃSKA I OKOLIC W RÓŻNYCH OKRESACH LAKTACJI[I]
Podstawowe składniki mleka kobiecego – najnowsze wiadomości [II]
https://potrafiszschudnac.pl/diety/tabele-kalorycznosci-produktow/
OBRAZEK W NAGŁÓWKU: http://www.huffingtonpost.com/

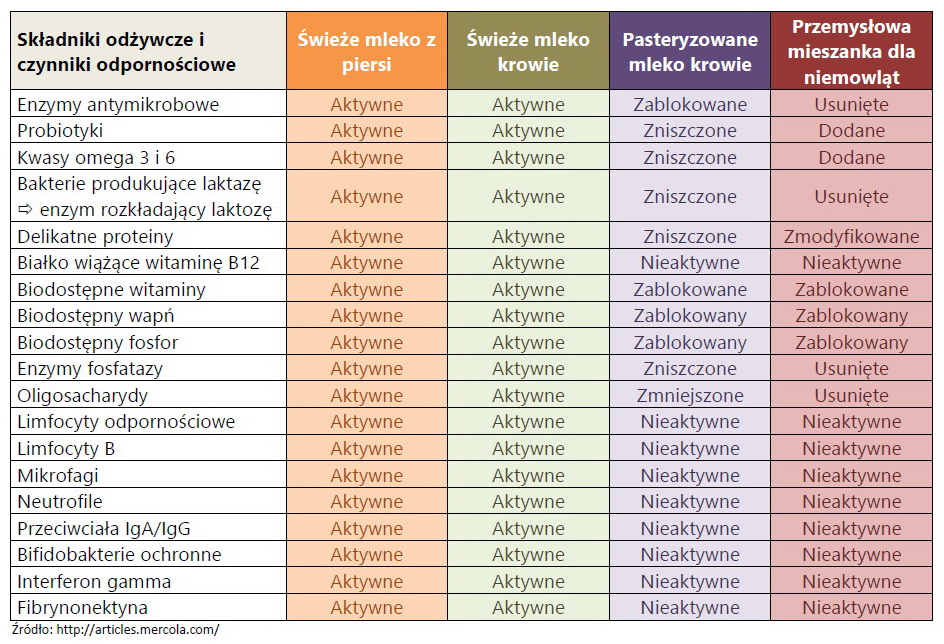
 W przypadku mieszanek jest to mleko pozbawione „śmietanki” czyli odtłuszczone. Tłuszcz jest wykorzystywany w procesie produkcji mleczarskiej do produkcji śmietanki, śmietany i masła. Tłuszcz pochodzenia zwierzęcego jest produktem dość drogim (stanowi tylko nieco ponad 3,5% a wiec z 1 litra (1000 ml) mleka mamy ok 37 ml tłuszczu) bogatym w ważne dla rozwoju witaminy rozpuszczalne w tłuszczu, czyli wit A (wzrok) i wit D (odporność, mineralizacja kości) jest to istotna informacja dla dalszego procesu produkcji mieszanki. Mleko następnie jest pasteryzowane. Pasteryzacja zabija drobnoustroje, ale także żywe składniki mleka oraz neutralizuje działanie enzymów.
W przypadku mieszanek jest to mleko pozbawione „śmietanki” czyli odtłuszczone. Tłuszcz jest wykorzystywany w procesie produkcji mleczarskiej do produkcji śmietanki, śmietany i masła. Tłuszcz pochodzenia zwierzęcego jest produktem dość drogim (stanowi tylko nieco ponad 3,5% a wiec z 1 litra (1000 ml) mleka mamy ok 37 ml tłuszczu) bogatym w ważne dla rozwoju witaminy rozpuszczalne w tłuszczu, czyli wit A (wzrok) i wit D (odporność, mineralizacja kości) jest to istotna informacja dla dalszego procesu produkcji mieszanki. Mleko następnie jest pasteryzowane. Pasteryzacja zabija drobnoustroje, ale także żywe składniki mleka oraz neutralizuje działanie enzymów.