Budowa gruczołu sutkowego (piersi), fizjologia i stabilizacja laktacji
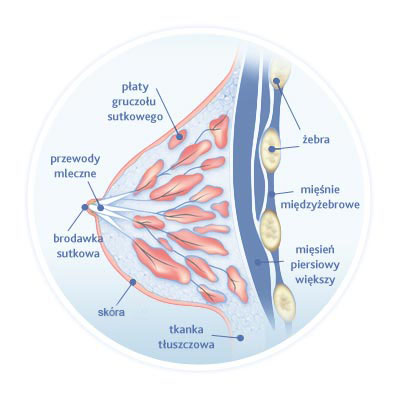
BUDOWA SUTKA
Wielkość gruczołu piersiowego, zależna od ilości tkanki tłuszczowej, nie wpływa na zdolność wytwarzania mleka. Osie piersi biegną nieco rozbieżnie do przodu. Na szczycie piersi, nieco poniżej środka wystaje mały stożkowaty twór – brodawka piersiowa stercząca ku górze i do boku. Dookoła niej znajduje się otoczka piersi . Brodawka i jej otoczka zwracają uwagę swym ciemniejszym zabarwieniem powstałym wskutek nagromadzenia się melaniny w naskórku. W okresie ciąży i karmienia piersią zabarwienie staje się intensywniejsze. Po zaprzestaniu karmienia pigmentacja zmniejsza się, ale nigdy nie wraca do stanu sprzed pierwszej ciąży. Skóra brodawki piersiowej jest nieco pofałdowana wskutek występowania w niej drobnych brodaweczek stanowiących ujścia przewodów mlecznych. Powierzchnia otoczki piersiowej też nie jest gładka – drobne wzniesienia w jej obrębie to gruczoły apokrynowe łojowe (gruczoły otoczki) tzw. gruczoły Montgomery’ego ze swymi ujściami.
Gruczoł piersiowy składa się ze stożkowatych płatów. Płaty utworzone są natomiast z płacików, które są skupiskami pęcherzyków mlecznych. Łącznotkankowe więzadła Coopera tworzą zrąb podtrzymujący tkankę gruczołową i tłuszczową.
Proces laktacji jest regulowany na trzech poziomach:
- hormonalnym (LI) – zależny od hormonów wydzielanych przez gruczoły endokrynne i łożysko; odpowiedzialny za dojrzewanie gruczołu piersiowego już w okresie dojrzewania, następnie w czasie ciąży i uruchomienie laktacji po porodzie, prawidłowa gospodarka hormonalna wpływa na laktację przez cały czas jej trwania (niedorozwój tkanki gruczołowej w okresie dojrzewania, spowodowany zaburzeniami hormonalnymi, może wpływać na trudności w rozpoczęciu i kontynuacji karmienia piersią, w takiej sytuacji mama potrzebuje dodatkowego profesjonalnego wsparcia)
- neurohormonalnym (LII) – zależny od odruchów prolaktynowego i oksytocynowego; odpowiedzialny za stymulację laktacji w pierwszych tygodniach po porodzie i utrzymanie wytwarzania pokarmu
- autokrynny (LIII) – umożliwia regulowanie produkcji pokarmu zależnie od stopnia opróżnienia lub przepełnienia gruczołu[I]
Schemat poniżej przedstawia proces produkcji pokarmu i etapy lektogenezy
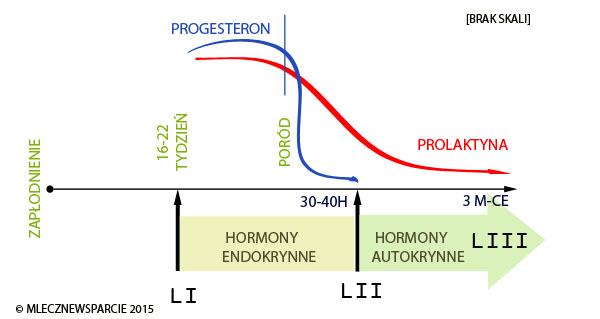
Około 16-22 tyg ciąży rozpoczyna się pierwszy etap produkcji pokarmu – kolostrum (LI – laktogeneza I), poziom pokarmu – siary jest mniej więcej stały jego ilość wzrasta ok 30-40 godzin po porodzie, mamy wówczas do czynienia z nawałem mlecznym – obrzęk fizjologiczny. W okresie LI jeszcze nie działa regulacja popyt – podaż, produkcja jest napędzana poprzez wewnętrzną kontrolę hormonalną. W II połowie ciąży pomimo produkcji siary, wysoki poziom progesteronu blokuje wydzielanie pokarmu. w chwili porodu następuję nagły spadek hormonów: estrogenu, progesterony oraz poziomów HPL, to nagłe obniżenie poziomu progesterenu przy wysokim poziomie prolaktyny odblokowuje wydzielanie pokarmu i obfitą produkcję pokarmu, chociaż badania pokazują, że produkcja pełną parą rusza ok 30-40 po porodzie matki zwykle to odczuwają dopiero ok 50-72 godzin po porodzie (2-3 doba).
Etapy LI i LII są kierowane hormonalnie, niezależnie od woli matki i pojawiają się zawsze bez względu na to czy matka piersią karmi czy też nie.
Moment LII jest przełącznikiem do uruchomienia docelowego procesu Laktogenezy III sterowanej przez zależność popytu i podaży i stabilizacji laktacji, oznacza to, że produkcja jest w pełni sterowana zewnętrznie poprzez opróżnianie piersi, Im piersi są częściej opróżniane tym szybciej produkowane są nowe porcje pokarmu, im rzadziej tym pokarmu jest mniej. Oczywiście są sytuacje kiedy problemy hormonalne u mamy mogą zakłócić produkcję pokarmu, wiemy że insulina, tyroksyna i kortyzol są również zaangażowane w produkcje pokarmu, ale do dziś nie poznano w pełni tej zależności, obecny stan wiedzy mówi, ze mamy z insulinoopornością, zaburzeniami pracy tarczycy czy zespołem policystycznych jajników, mogą mieć problemy z podażą pokarmu, to w normalnych warunkach ustabilizowanej laktacji, nie mają tak dużego znaczenia i produkcja pokarmu będzie kontynuowana, tak długo, jak dziecko będzie ssało piersi mamy.
Czynniki mogące opóźnić laktogenezę II:
OKOŁOPORODOWE:
- cięcie cesarskie
- stres
- znieczulenie zewnątrzoponowe
- nie całkowite oczyszczenie macicy (resztki łożyska)
ZE STRONY MATKI
- otyłość (wskaźnik masy ciała BMI powyżej 27)
- cukrzyca typu I (insulinozależna)
- nadciśnienie tętnicze
- zaburzenia pracy tarczycy
ZE STRONY DZIECKA
- masa urodzeniowa powyżej 4,5 kg
- wcześniactwo
- wady wrodzone u dziecka
- inne choroby
Odruch wytwarzania pokarmu (prolaktynowy)
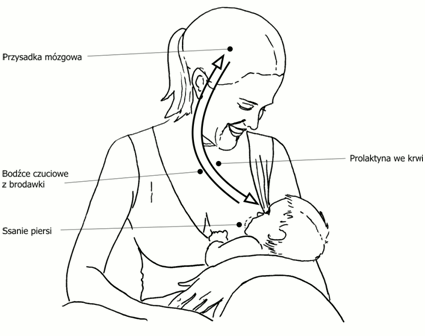
Ssanie piersi przez dziecko pobudza zakończenia nerwów czuciowych znajdujących się w brodawce. Bodziec ten przekazuje informację do przysadki mózgowej i powoduje uwalnianie prolaktyny z przedniego płata przysadki mózgowej. Komórki wyścielające pęcherzyki w gruczołach piersiowych syntetyzują pod wpływem prolaktyny mleko z prekursorów pochodzących z krwi matki, a następnie wydzielają je do światła pęcherzyków.
Odruch wypływu pokarmu (oksytocynowy)
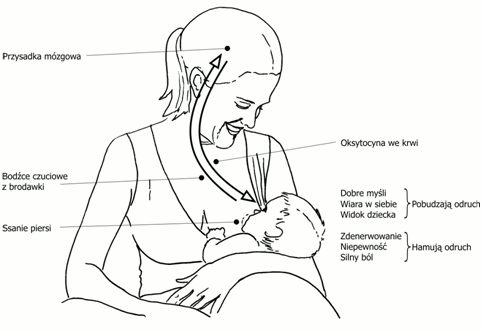
Mleko zgromadzone w piersi nie wypływa natychmiast. Ssanie przez dziecko jest bodźcem, który wyzwala wydzielanie oksytocyny z tylnego płata przysadki mózgowej. Oksytocyna, drogą naczyń krwionośnych, dociera do gruczołu, gdzie powodując skurcz komórek mioepitelialnych oplatających pęcherzyki i przewody mleczne, pozwala na wypływ mleka. Uruchomienie wypływu mleka jest niezbędne do opróżnienia piersi i nakarmienia dziecka. Moment uruchomienia wypływu łatwo jest rozpoznać po wyraźnej zmianie rytmu ssania u dziecka. Część kobiet odczuwa wypływ mleka jako mrowienie, rozpieranie w piersi. O ile odruch prolaktynowy uruchamiany jest tylko przez ssanie lub odciąganie pokarmu, to odruch oksytocynowy może być wywołany przez inne bodźce, np. wzrokowe czy słuchowe np. widok, płacz, wspomnienie dziecka. W pierwszych tygodniach po porodzie obserwowane jest wypływanie mleka z drugiej piersi podczas karmienia, a także samoistne wypływy mleka pomiędzy karmieniami. [I]
Właśnie dlatego sprawdzanie ilości mleka w piersiach nie jest wyznacznikiem, laktatora nie darzy się miłością, więc nie ma odruchu oksytocynowego i wypływu mleka. Piersi pełne, a laktator pusty.
Lokalna lub autokrynna regulacja laktacji jest związana z pojawianiem się w przepełnionej piersi czynnika hamującego wytwarzanie pokarmu. Im dłużej pierś pozostaje przepełniona, tym bardziej zwalnia się szybkość syntezy mleka; i odwrotnie: im częściej i dokładniej pierś jest opróżniana, tym intensywniej wytwarzane jest mleko.
Dlatego właśnie wydłużanie przerw pomiędzy karmieniami przynosi odwrotny skutek i spowalnia laktację ciągłe ssanie piersi pobudza laktację i pobudza intensywnie produkcję pokarmu.
NAJNOWSZE BADANIA NA TEMAT PRODUKCJI POKARMU

FIL – CO TO TAKIEGO
Pokarm zawiera niewielkie białka serwatkowe FIL (Feedback Inhibitor of Lactation), pełniące funkcję blokera zwrotnego produkcji pokarmu, rolą FIL wydaje się jest wysyłanie informacji zwrotnej kiedy pierś jest pełna i zatrzymaniu (zwolnieniu) syntezy mleka w pęcherzykach mlecznych. Produkcja pokarmu znacząco zwalnia kiedy duża ilość czynnika FIL zgromadzi się w piersiach. Kiedy spada poziom czynnika FIL produkcja przyspiesza, a dzieję tak, gdy dzicko zostanie nakarmione.
PROLATYNA
Kolejnym czynnikiem niezbędnym do syntezy pokarmu jest hormon prolaktyny. Na ściankach pęcherzyków mlecznych znajdują się receptory prolaktynowe, które odbierają sygnały o jej obecności we krwi i wysyłają informację do laktocytów do rozpoczęcia syntezy składników pokarmu, kiedy pęcherzyki wypełnią się mlekiem, receptory zostają zablokowane i produkcja zatrzymana. Usunięcie mleka z piersi odblokowuje receptory i produkcja rusza od początku.
Przypuszcza się, że częste przystawienia dziecka do piersi w pierwszych tygodniach i częste opróżnianie zwiększa ilość receptorów a tym samym poprawia produkcję pokarmu.
OBA CZYNNIKI POTWIERDZAJĄ TO DOTYCHCZASOWE BADANIA:

ZAWARTOŚĆ TŁUSZCZU
Badania wskazują, że jest ścisła zależność pomiędzy ilością pokarmu w piersiach a zawartością tłuszczu w mleku, a nie od pory dnia czy okresu karmienia.
Im mniej pokarmu w piersiach, tym jest on bardziej tłusty
Kiedy dziecko ssie często i długo, co nie pozwala napełnić się piersiom wbrew potocznym opiniom, mama w tym czasie ma najwyższy poziom produkcji mleka, gdyż właśnie wtedy piersi pracują na najwyższych obrotach mała ilość czynnika FIL + wysoki poziom prolaktyny (przypuszczalnie namnażanie się receptorów wpływa na wydajność produkcji) oraz własnie takie wielogodzinne ssania sprawia ze dzieci dostają najtłuściejsze, najbardziej odżywcze mleko, a nie jak wiele osób uważa słabe, chude i małowartościowe
JAK ZMIENIĆ PODAŻ POKARMU W CIĄGU DNIA?
Do tej pory naukowcy uważali ze największa produkcja pokarmu jest w godzinach porannych, zaś najmniejsza w wieczornych, jednocześnie poziom tłuszczu stopniowo wzrasta w ciągu dnia, ale jeśli weźmie się pod uwagę typowy rytm dobowy dłuższe przerwy w nocy i częste ssania (zwłaszcza po całym dniu wrażeń) to wyraźnie widać zależność z FIL, prolaktyną i zawartością tłuszczu w mleku.
PAMIĘĆ POJEMNOŚCI
Kolejnym czynnikiem wpływającym na ilość produkowanego pokarmu jest tzw: „pamięć pojemności”, to nic innego jak zapisana informacja o tym ile pokarmu było wyprodukowane i ile zostało wyssanie, w ten sposób piersi planują produkcję, dostosowując do bieżącego zapotrzebowania, informacje te są aktualizowane na bieżąco. Czynnikiem nie zależnym od matki i dziecka jest indywidualna fizjologiczna pojemność piersi. Pamieć pojemności nie jest zależna od rozmiaru, chociaż mamy o dużym biuście mogą mieć większą pojemność przechowywanego pokarmu, niezależnie od pojemności mamy z dużymi i małymi piersiami mogą produkować podobnie duże ilości pokarmu. Różnica jest taka, ze mama o pojemności większej może pozwolić sobie na dłuższe przerwy, zaś ta o małej pojemności będzie musiała karmić częściej aby dostarczyć te samą ilość pokarmu.
POKARM PRODUKUJE SIĘ W INDYWIDUALNYM TEMPIE W ZALEŻNOŚCI OD POJEMNOŚCI PIERSI I STYLU ŻYWIENIA DANEGO DZIECKA, WRAZ ZE WZROSTEM ILOŚCI POKARMU W PIERSIACH STOPNIOWO ZWALNIA PRODUKCJA, DLATEGO NAJLEPSZYM SPOSOBEM NA PODNIESIENIE PRODUKCJI JEST NIEDOPUSZCZENIE DO ZALEGANIA POKARMU W PIERSIACH
1. opróżniaj piersi tak często jak to możliwe przystawiając dziecko lub odciągając pomiędzy karmieniami
2. opróżniaj piersi dokładnie podczas każdego karmienia / odciągania
W jaki sposób skutecznie opróżnić piersi?
- upewnij się ze dziecko ssie efektywnie i jest przystawione prawidłowo
- podczas karmienia masuj piersi i skorzystaj z techniki kompresji
- nie zmieniaj piersi, zanim nie upewnisz się, że dziecko wyssało wszystko przed podaniem drugiej piersi
- ściągaj pokarm po karmieniu, jeśli dziecko nie zjadło wszystkiego
Źródła:
Centrum Nauki o laktacji, Anatomia i morfologia gruczołu piersiowego[I]
http://kellymom.com/
Zdjęcie w nagłówku:
www.beautifulbreastfeeding.com