Niedobór pokarmu, a preparaty wspierające laktację. Zaproszenie do udziału w teście konsumenckim.
Kiedy kobieta zostaje matka, zaczyna się nowy okres w jej życiu. Z moich obserwacji z pracy z matkami na oddziałach położniczych wynika, że kobiety bardzo chcą karmić piersią i maja świadomość wagi karmienia naturalnego, często obolałe ostatkiem sił idą na oddziały noworodkowe, aby przystawiać dziecko do piersi i walczą o karmienie, walczą z wewnętrznymi procedurami szpitalnymi, dokarmianiem, zaburzeniem odruchu ssania, mamy karmią, ale kiedy dziecko robi się niespokojne przy piersi, próbują ściągać i dokarmiać swoim mlekiem i mieszanka, a ilość pokarmu zamiast wzrastać utrzymuje się na niskim poziomie, lub wręcz spada. Kobiety wpadają w błędne koło wrażenia braku pokarmu i dokarmiania, a wkrótce odstawiają dziecko od piersi, twierdząc, że brakuje im pokarmu.
Część młodych mam decyduje się sięgnąć po różne suplementy, zwykle decydują się na pojedyncze zioła (kozieradka, rutwica lekarska czy koper włoski) czy gotowe mieszanki ziołowe.
BEZPIECZEŃSTWO I SKUTECZNOŚĆ STOSOWANIA ZIÓŁ
Zioła są stosowane tradycyjnie w medycynie ludowej i produkowane zarówno przez firmy zielarskie, jak i producentów odżywek dla niemowląt.
Nie jest znana skuteczność stosowania ziół, jako wsparcia produkcji pokarmu, a ich popularność opiera się głównie na tradycjach stosowania preparatów, jak wiadomo zwykła czarna herbata zawiera wiele substancji szkodliwych (np. teina, kofeina) z tego względu jest niewskazana do podawania dzieciom, mimo to, w początkowym okresie była uważana za lek i powszechnie stosowana w celach leczniczych, podobnie jest z wieloma produktami zielarskimi, o których wiemy, że oprócz właściwości leczniczych posiadają też, jak każdy lek, substancje powodujące skutki uboczne, często o nieznanym lub silnym wpływie na dzieci.
Kolejnym problemem stosowania mieszanek ziołowych, jest fakt, iż cześć z nich zawiera składniki silnie alergizujące np. anyż, czy kozieradka, o której już pisałam oraz jej przynależności do wspólnej rodziny z orzeszkami arachidowymi. W mojej praktyce spotkałam się już z sytuacją dziecka z anafilaksją na orzeszki ziemne, a nawet zielony groszek (ta sama rodzina roślin – bobowatych), a dziecko źle znosiło stosowanie przez matkę kozieradki i nikt nie wiedział skąd problemy u malucha. Przyczynę udało się ustalić właśnie po reakcji anafilaktycznej na zielony groszek.
Ponadto jakichkolwiek źródeł potwierdzających działanie mlekopędne, przy szerokim spektrum przeciwskazań, w tym możliwe interakcje z lekami p/cukrzycowymi czy powodować biegunki. A więc należy zachować umiar i rozsądek, i szukać innych bezpiecznych, przebadanych alternatyw.
Do innych ziół stosowanych w okresie laktacji należy koper włoski, zalecany ze względu na swoje właściwości rozkurczające, ma poprawiać wypływ pokarmu, jednocześnie jest przeciwskazany ze względu na zawarte składniki takie jak antenol hamujący laktację, działa neurotoksycznie w wyniku czego może powodować drgawki u dzieci. Może wchodzić w krzyżowe reakcje alergiczne z marchwią, selerem czy brzozą. Może tez nasilać kolki jelitowe u niemowląt. Absolutnie nie należy stosować u niemowląt i małych dzieci. LactMed odradza też stosowanie u matek karmiących i szukanie alternatywy.
Substancje zawarte w anyżu nie tylko mają wysokie ryzyko działania alergizującego, ale także mogą powodować zmniejszenie podaży pokarmu, działanie neurotoksyczne może prowadzić do drgawek i śpiączki.
Ostropest plamisty – nie ma badań udowadniających skuteczność działania, a jedyne jakie zostały przeprowadzone nie były przeprowadzone zgodnie z zasadami, które pozwoliłyby na potwierdzenie skuteczności, gdyż zakwalifikowane były przypadkowe kobiety, co ważne mimo wszystko nie wykazano wpływu na wzrost produkcji pokarmu po spożyciu przez miesiąc 2 saszetek dziennie preparatu.
Tradycyjnie stosowana w stymulacji laktacji rutwica lekarska jest obciążona szerokim spektrum działań niepożądanych, w tym ospałość, wymioty, słaba reakcja na bodźce, czy słaby płacz.
HOMEOPATIA
Mamy także grupę preparatów homeopatycznych, których skuteczność stosowania opiera się wyłącznie na wierze w skuteczność działania, nie ma żadnych badań potwierdzających, że działają i wrażenia skuteczności są czysto subiektywne.
NOWA BEZPIECZNA, SKUTECZNA ALTERNATYWNA

W ostatnim okresie pojawiły się nowe produkty na bazie słodu jęczmiennego, poprzez podnoszenie poziomu prolaktyny, hormonu odpowiedzialnego na laktogeneze. Jednym z nich jest dietetyczny środek specjalnego przeznaczenia medycznego Femaltiker® z recepturą Lactanell ma on udowodnienie właściwości zwiększające ilość pokarmu nawet o 1700 ml w ciągu 2 tygodni badania.
W JAKI SPOSÓB PROWADZONO BADANIA?
Badanie było prowadzone w okresie od kwietnia 2014r do października 2015r, Badanie opierało się na podwójnej ślepej próbie. Nad prawidłowym przebiegiem czuwał Komitet Etyczny Warszawskiego Uniwersytetu Medycznego.
Sposób prowadzenia badań:
Do badania zakwalifikowano kobiety, które urodziły przed terminem (pomiędzy 25 a 37 tygodniem ciąży), kryterium zakwalifikowania były: niedoczynność tarczycy i cukrzyca typu I lub II zdiagnozowane i leczone przed ciążą. Założenia badania obejmowały 3 wizyty w okresie 2 tygodni po porodzie i uwzględniały następujące aspekty: potrójny test na każdej wizycie (3 pomiary poziomu prolaktyny, przed, w trakcie i po zakończeniu ściągania pokarmu), ściągnie porcji pokarmu, pomiar ilości ściągniętego pokarmu bezpośrednio przed badaniem, przeprowadzenie wywiadu z matką, nt jej osobistych odczuć.
Wszystkie dane zostały zebrane w arkuszu kalkulacyjnym i przeanalizowane. Zebrane dane pozwoliły stwierdzić, że na ostatniej wizycie u kobiet przyjmujących Femaltiker® ilość zbieranego pokarmu, była znacząco wyższa.
Dodatkowo dzięki badaniom krwi poziomu prolaktyny udowodniono, że Femaltiker® działa na poziomie niezależnym od poziomu prolaktyny, ma wpływ na podniesienie poziomu produkcji pokarmu u matek wcześniaków.
Badanie pozwoliło udowodnić,że produkt ma wpływ na podniesienie poziomu pokarmu
Środek dietetyczny nie ma wpływu na poziom glukozy we krwi, pomimo że jego głównym składnikiem jest polisacharyd. Ponadto zauważono, że nie ma wpływu na poziom glukozy we krwi, pomimo że jego głównym składnikiem jest polisacharyd.(4)
SKĄD POMYSŁ NA WSPIERANIE SIĘ SŁODEM JĘCZMIENNYM?
Kobiety od wieków wspierały się podpiwkiem, czy słodem jęczmiennym, jako produktami, które obok ziół dawały efekt zwiększania podaży pokarmu, chociaż tak jak w przypadku pleśni, którą leczono zakażenia nie wiedziano, co stoi za jego skutecznością. W ostatnich czasach popularne stały się bezalkoholowe piwa słodowe, a matki wymieniały się informacjami o markach i dostępności. Chociaż produkty posiadały śladowe ilości alkoholu, jednak budziły kontrowersję. W odpowiedzi na to zapotrzebowanie powstał Femaltiker®. Wypełniając lukę na produkt na bazie słodu jęczmiennego, ale niebędący piwem bezalkoholowym, czy tez produktem ubocznym produkcji browarniczej.
Słód to podstawa, a coś jeszcze?
- Jednym z polisacharydów, który podnosi poziom prolaktyny jest β-glukan
– Należy, więc zrobić standaryzację*
- Jedną z przyczyn problemów z pokarmem jest stres związany z nową sytuacją
– dodajmy melisę
- Standaryzacja to uregulowany, sposób pozyskiwania danej substancji, zapewniający jej niezmienność, czyli że ta sama substancja jest zawsze pozyskiwana w ten sam sposób, w takich samych warunkach, wg takich samych procesów, z tak samo przygotowanego substratu (produktu początkowego), co zapewnia jej najwyższą jakość i zawsze ten sam standard – stąd nazwa standaryzacja.
HISTORIA BADANIA NAD PIWEM, SŁODEM, JĘCZMIENIEM I WPŁYWEM NA PODAŻ POKARMU
Pierwsze badania nad zależnością pomiędzy wyrzutem prolaktyny, a spożywaniem piwa zostały przeprowadzone w 1981r przez zespół pod przewodnictwem dr-a G. DeRosa, Wyniki zostały opublikowane w magazynie medycznym The Lancet w październiku 1981r. Badanie było niewielkie, wzięło w nim udział 11 zdrowych ochotniczek w wieku 18-36 lat w początkowej fazie cyklu miesięcznego. Żadna nie była uzależniona od alkoholu i żadna nie przyjmowała antykoncepcji hormonalnej.
Podczas testu otrzymały na czczo płyn do wypicia w ciągu 15 minut pomiędzy 8-9 rano.
Każda osoba otrzymała litr napoju do wypicia, każda ochotniczka dostała 3 różne napoje w przypadkowej kolejności w 48h odstępach czasu:
- piwo (6% alkoholu)
- wodę gazowaną
- drink z wody gazowanej z alkoholem etylowym (6%)
Następnie pobierano krew w 0, 30, 60, 90, 120 minucie po spożyciu płynu w celu określenia poziomu prolaktyny.
Wykazano, że najwyższy poziom prolaktyny był w 30 minut po spożyciu piwa, wzrostu nie zanotowano po spożyciu wody i drinka. W kolejnych minutach odnotowywano spadek poziomu prolaktyny.(5)
W 1985r zespól badaczy ze szkół medycznych w Missouri i Los Angeles pod przewodnictwem Harolda E. Carlsona przeprowadził badania na grupie mężczyzn i kobiet, którym podawano piwo i kakao, oba produkty zawierają salsolinol. Badanie wykazało, że spożywanie piwa podnosiło poziom prolaktyny, także u mężczyzn, kakao nie miało wpływu na wzrost prolaktyny, a więc udowodniono, że wzrost poziomu prolaktyny jest niezależny od salsolinolu.(6)
Badania przeprowadzone we Francji wyizolowały czynnik odpowiedzialny za wzrost prolaktyny – β-glukan. Wykazano jednak że jego ilość musi być odpowiednio wysoka, następuje pobudzenie gruczołów odpowiedzialnych za wydzielanie hormonów stymulujących produkcję pokarmu i hormonu wzrostu.
Badania te potwierdziły, że młóto browarniane (nierozpuszczalne składniki zacieru w postaci osadu z łusek, kiełek i drobin słodu powstające w kadzi filtracyjnej, Wikipedia) zawierające β-glukan podobnie jak słód i jęczmień zawierają czynnik stymulujący wydzielanie prolaktyny i hormonu wzrostu, co przekłada się na wzrost produkcji pokarmu.
Badania badaczy pod przewodnictwem H. Sepehriego badały efekt działania β-glukanu na wydzielanie prolaktyny w komórkach przysadki mózgowej. Badanie polegało na umieszczeniu wypreparowanych komórek przysadki mózgowej w pożywce zawierającej związki – β-glukanu.(12)
Wreszcie w okresie od czerwca do września 2014r dr Magdalena Nehrling-Gugulska, IBCLC, CDL, dyrektor Centrum Nauki o Laktacji, przewodząc grupie badawczej. Do badania zakwalifikowano 128 kobiet, które zgłosiły się do specjalisty laktacji w związku z niskim przyrostem masy ciała lub/i wrażeniem niedoboru pokarmu. Aby kobieta mogła być włączona do badania musiała być zdrowa (brak chorób przewlekłych i innych infekcji), mieć ukończone 18 lat, a średni dobowy przyrost masy ciała dziecka musiał być poniżej 20g/dobę, lub o prawidłowym przyroście, ale przy dokarmianiu mieszanką. Z badania wyłączono kobiety, które urodziły przed 37 tyg ciąży, oraz ze zdiagnozowanymi chorobami przewlekłymi, jak cukrzyca, zaburzenia pracy tarczycy, cukrzycą, nadciśnieniem, oraz matki niemowląt z wadami anatomicznymi w obszarze twarzoczaszki, co mogłoby mieć wpływ na zaciemnienie wyniku badania.
Porada laktacyjna opierała się na przeprowadzaniu wywiadu zgodnie z protokołem, sprawdzenia prawidłowego przebiegu aktu karmienia piersią, aby wykluczyć nieprawidłowości w tej sferze. Porada była uzupełniona poprzez zalecenie stosowania preparatu Femaltiker® zawierającego standaryzowany wyciąg ze słodu zawierający 200 mg β-glukanu 2x dziennie. Matki zgłaszały się na kolejne wizyty po 7 i 14 dniach. W trakcie wizyt oceniano masę (przyrost tygodniowy i średni dobowy) kontrolowano technikę ssania oraz odczucia matki nt, podaży pokarmu. Nad badaniem czuwało 14 położnych i 15 CDL, w tym 1 lekarz i 14 położnych – 29 osób)
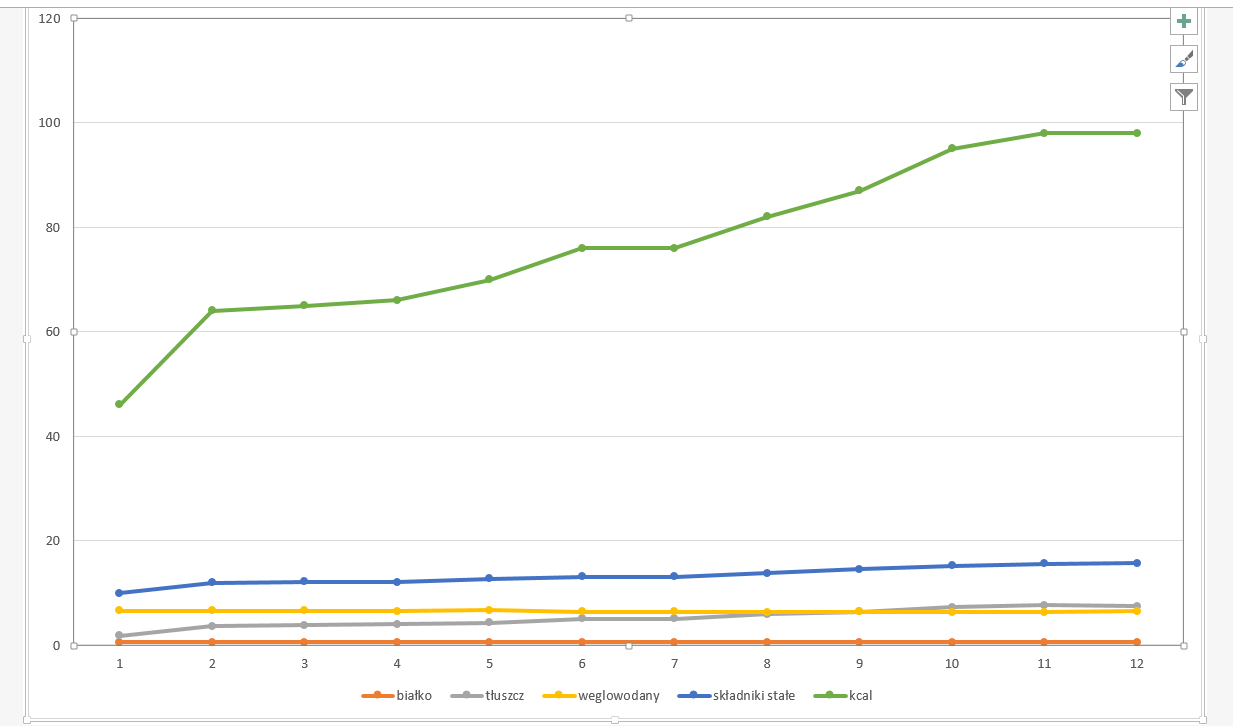
Wyniki: Po poradę zgłaszały się matki noworodków o średnim wieku 18 dni (okres III laktogenezy i stabilizacji laktacji odczuwalny przez matki jako spadek ilości pokarmu), z niewystarczającym przyrostem masy ciała właściwej dla wieku i niedostateczną podażą pokarmu u matek. W trakcie badania przyrosty dobowe zwiększały się z wizyty na wizytę, a średnio wyniosły 38g/dobę, przy normie dla noworodka 25-31g/dobę. Średni przyrost w ciągu 2 tygodni badania wyniósł 516g, przy normie 350-434g, w stosunku do 1 wizyty wzrosła także ilość odciąganego pokarmu z niecałych 30 ml do pomad 70 ml. Uzyskano także zmniejszenie ilości podawanej mieszanki ze średniej ilości 115 ml do niewiele ponad 40 ml).
W wyniku tego badania uzyskano poprawę laktacji u 93% kobiet. W efekcie prawie 2/3 kobiet zaprzestało, lub drastycznie zmniejszyło ilość podawanej mieszanki.(1)
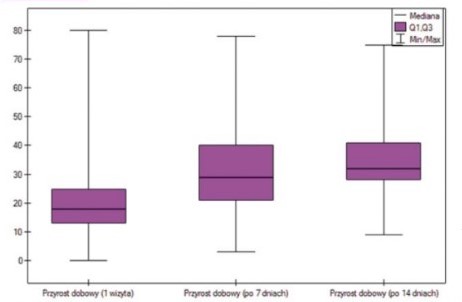
Wyniki przedstawiono na wykresie:
ALE, ALE…
Co ważne różnica pomiędzy preparatem Femaltiker®, a innymi produktami zawierającymi słód jęczmienny polega na powtarzalności, wysokiej zawartości β-glukanu, czyli głównego wielocukru powodującego wzrost poziomu prolaktyny. Standaryzacja powoduje, że jego poziom jest zawsze taki sam i wystarczająco wysoki, gdyż proces produkcji różni się od procesu ważenia piwa, podczas którego poziom β-glukanu spada.
Dodatkowo Felmatiker® jest produkowany na bazie wysokiej, jakości materiału pochodzącego ze Szwajcarii, o wysokiej czystości, a więc nie ma ryzyka, pojawienia się zanieczyszczeń, które mógłby przeniknąć do pokarmu i zaszkodzić dziecku.
WNIOSKI:
Skuteczność udowodniona badaniami
Poprawę laktacji zanotowano w 93% przypadków:
- Wydłużenie czasu miarowego połykania pokarmu
- Zaniechanie bądź odstawienie mieszanki
- Zwiększenie ilości odciąganego pokarmu
- Poprawa przyrostów dobowych +35 g/dobę
- Wysoka skuteczność porad laktacyjnych udzielanych przez profesjonalistów w przypadku problemów z laktacją
- Uzasadniona jest podaż słodu jęczmiennego, jako uzupełnienie schematu porady laktacyjnej, jest to skuteczna metoda poprawy laktacji
PRZECIWWSKAZANIA
- celiakia
- alergia na gluten
- nadwrażliwość na gluten
ZAPROSZENIE DO TESTU PRODUKTU
Jeśli jesteś mama malucha do 12 m.ż., mile widziane mamy dzieciątek w okresie pierwszych 6m życia, kiedy dążymy do wyłącznego karmienia piersią oraz masz problemy z podażą pokarmu chciałbyś wziąć udział w teście konsumenckim, zapraszamy do kontaktu.
Spośród zgłoszeń wybierzemy 15 mam, które będą parez 14 dni miały możliwość testowania produktu, a następnie podzielą się swoimi wrażeniami.
W zgłoszeniach oczekujemy informacji nt, daty narodzin dziecka, masy urodzeniowej, spadkowej oraz aktualnej, trudności, na jakie mama natrafiła karmiąc piersią, sposobu żywienia dziecka w szpitalu i w domu.
Na zgłoszenia czekamy do 7.08.2016r.
Czas trwania testu 10-25 sierpnia 2016r.
WYNIKI OPUBLIKUJEMY 31.08.2016R
ŹRÓDŁA:
- Magdalena Nehring-Gugulska et al. Położna Nauka i Praktyka (nr 1(29)2015) „Stymulacja laktacji z wykorzystanie słodu jęczmiennego a parametry wzrostowe dziecka w przypadku kryzysu laktacyjnego”.
- Nehring-Gugulska M, Żukowska-Rubik M. Postępy Neonatologii; 2014; 2(21): 43-55
- Stanowisko Grupy Ekspertów w sprawie zaleceń żywieniowych dla kobiet w okresie laktacji. Standardy Medyczne /Pediatria 2013;10:265-79
- Wstępna prezentacja wyników badania klinicznego w formie posteru: Femaltiker® induces an increase of mother’s milk of preterm infants in a prolactin-independent manner. Aleksandra Wesołowska et al. Breastfeeding Medicine. Mar 2016, 11(2): -A- 74-5.
- De Rosa et al. Lancet 1981;24,2(8252):934
- Carlson at al. J Clin endocrinol Metab 1985
- Biagi G et al. Annales debiologie clinique, 1988 ; 46, 126-134
- Sawadogo L et al. Reprod Nutr Dev. 1989;29(2):139-46
- Sawagado et al. Annale debiologic clinique, 1998;46,126-134
- Sepheri et al. Proc Soc Exp Biol Med. 1990;194(3):193-7
- Berthold Koletzko Kluwer Academic/Plenum Publisheras, 2000
- Sepheri et al. Iranian Journal of Science & Technology, Transaction A, Vol 31, (A3), 223-229,2007
Ponadto:
- https://toxnet.nlm.nih.gov/newtoxnet/lactmed.htm
- http://kellymom.com/

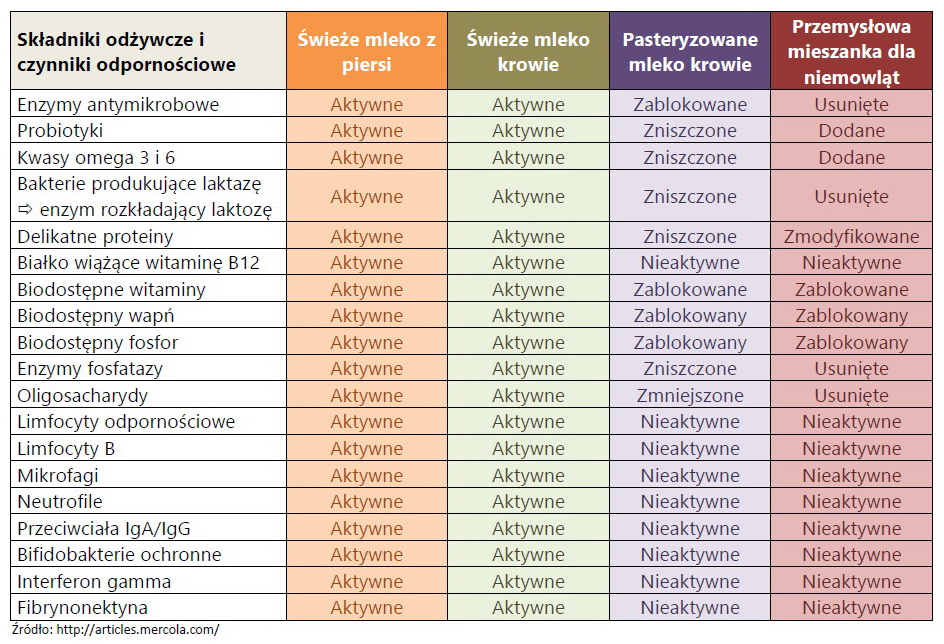
 W przypadku mieszanek jest to mleko pozbawione „śmietanki” czyli odtłuszczone. Tłuszcz jest wykorzystywany w procesie produkcji mleczarskiej do produkcji śmietanki, śmietany i masła. Tłuszcz pochodzenia zwierzęcego jest produktem dość drogim (stanowi tylko nieco ponad 3,5% a wiec z 1 litra (1000 ml) mleka mamy ok 37 ml tłuszczu) bogatym w ważne dla rozwoju witaminy rozpuszczalne w tłuszczu, czyli wit A (wzrok) i wit D (odporność, mineralizacja kości) jest to istotna informacja dla dalszego procesu produkcji mieszanki. Mleko następnie jest pasteryzowane. Pasteryzacja zabija drobnoustroje, ale także żywe składniki mleka oraz neutralizuje działanie enzymów.
W przypadku mieszanek jest to mleko pozbawione „śmietanki” czyli odtłuszczone. Tłuszcz jest wykorzystywany w procesie produkcji mleczarskiej do produkcji śmietanki, śmietany i masła. Tłuszcz pochodzenia zwierzęcego jest produktem dość drogim (stanowi tylko nieco ponad 3,5% a wiec z 1 litra (1000 ml) mleka mamy ok 37 ml tłuszczu) bogatym w ważne dla rozwoju witaminy rozpuszczalne w tłuszczu, czyli wit A (wzrok) i wit D (odporność, mineralizacja kości) jest to istotna informacja dla dalszego procesu produkcji mieszanki. Mleko następnie jest pasteryzowane. Pasteryzacja zabija drobnoustroje, ale także żywe składniki mleka oraz neutralizuje działanie enzymów.