Analiza specyficznych składników mieszanek mlekozastępczych
Zanim sięgniesz po mieszankę mlekozastępczą.
Niektóre dzieci muszą być karmione sztucznie i nie ma dla nich innej alternatywy, a nawet ta wydaje się najlepszą np. w przypadku chorób związanych z zaburzeniami metabolicznymi, czy nietolerancjami specyficznych składników, lub kiedy choroba mamy całkowicie wyklucza karmienie naturalne. Warto walczyć o jak najlepszy skład mieszanek, dla tych maluchów, ale kiedy dziecko jest zdrowe i może być karmione naturalnie, warto unikać sztucznego pokarmu, o to dlaczego.
Rozwijając wpis, sprzed kilku tygodni, poddałam dostępne na rynku mieszanki dostępne od ręki i te apteczne analizie składu. Metodom pozyskiwania składników oraz wpływ poszczególnych składników na zdrowie w kontekście długofalowym. Niektóre ze składników mieszanek są odpowiednikami, pozyskiwanymi z natury składników z mleka kobiecego, inne są słabymi substytutami, lub wręcz wyborem najtańszych zamienników.
95-99% mieszanek mlekozastępczych bazuje na mleku krowim. Mleku w proszku. Pozostałe to preparaty oparte na o soję.
MLEKO W PROSZKU, CZYLI JAK USUSZYĆ MLEKO
 W przypadku mieszanek jest to mleko pozbawione „śmietanki” czyli odtłuszczone. Tłuszcz jest wykorzystywany w procesie produkcji mleczarskiej do produkcji śmietanki, śmietany i masła. Tłuszcz pochodzenia zwierzęcego jest produktem dość drogim (stanowi tylko nieco ponad 3,5% a wiec z 1 litra (1000 ml) mleka mamy ok 37 ml tłuszczu) bogatym w ważne dla rozwoju witaminy rozpuszczalne w tłuszczu, czyli wit A (wzrok) i wit D (odporność, mineralizacja kości) jest to istotna informacja dla dalszego procesu produkcji mieszanki. Mleko następnie jest pasteryzowane. Pasteryzacja zabija drobnoustroje, ale także żywe składniki mleka oraz neutralizuje działanie enzymów.
W przypadku mieszanek jest to mleko pozbawione „śmietanki” czyli odtłuszczone. Tłuszcz jest wykorzystywany w procesie produkcji mleczarskiej do produkcji śmietanki, śmietany i masła. Tłuszcz pochodzenia zwierzęcego jest produktem dość drogim (stanowi tylko nieco ponad 3,5% a wiec z 1 litra (1000 ml) mleka mamy ok 37 ml tłuszczu) bogatym w ważne dla rozwoju witaminy rozpuszczalne w tłuszczu, czyli wit A (wzrok) i wit D (odporność, mineralizacja kości) jest to istotna informacja dla dalszego procesu produkcji mieszanki. Mleko następnie jest pasteryzowane. Pasteryzacja zabija drobnoustroje, ale także żywe składniki mleka oraz neutralizuje działanie enzymów.
Pozbawione tłuszczu mleko jest zagęszczane w wyparkach, i usuwa się w ten sposób ok 50% wody. następnie takie zagęszczone mleko rozpyla się w urządzeniu suszącym, w którym powietrze jest rozgrzane do temp. 140-200 °C, w wyniku czego następuje błyskawiczne wysuszenie zagęszczonego mleka.
BIAŁKA
W procesie produkcji sera powstaje serwatka, która zwykle jest po prostu wylewana jako odpad produkcyjny, tak się dzieje w małych manufakturach serowarów czasem jest tez po prostu wypijana. Natomiast inaczej rzecz się ma w dużych zakładach przemysłowych (poza Polską). Odzyskują oni w procesie filtracji białka serwetkowe, które są dodawane do mieszanki, a często stanowią całą bazę mieszanki. Tu warto zauważyć, że te same białka serwatkowe są wykorzystywane do produkcji odżywek białkowych dla sportowców, zwłaszcza kulturystów. Serwatka oprócz białek zawiera: cukry (laktoza), minerały, oraz tłuszcze. Białka mają większą cząsteczkę niż pozostałe składniki, które odpływają wraz z serwatką, na membranie zostają tylko białka.
W przypadku mieszanek specjalnych, np. dla alergików, dochodzi do hydrolizy białek, czyli specjalne „enzymy proteazy rozbijają naturalnie występujące łańcuchy aminokwasów, potocznie zwane polipeptydami” i tu wracamy do problemu alergii.
Dlaczego dziecko z alergią ma objawy alergii? W procesie dojrzewania jelita dziecka uczą się trawić, mleko mamy zawiera przeciwciała IgA, są one niezwykle ważne, gdyż chronią dziecko przed rozwojem alergii, przeczytaj także Rola diety eliminacyjnej u matki oraz stężenia IgA w mleku kobiecym w rozwoju alergii na mleko krowie u dzieci oraz Jak mleko mamy buduje odporność i przeciwdziała alergii?
Mieszanka dla alergików nie naprawia jelit, nie sprawia ze stają się nieprzepuszczalne dla „niedotrawionych” białek, po prostu dostarcza dziecku nadtrawione białka. W leczeniu alergii i atopii ważne jest niedopuszczenie do przedostawania się takich polipeptydów do krwiobiegu, a nie dostarczenie lepiej rozdrobnionych. Niektóre mieszanki dla alergików zawierają bazę z soi. Należy jednak pamiętać, ze soja uczula równie często jak mleko krowie i zawiera fitoestrogeny, które są nie wskazane zwłaszcza dla chłopców, gdyż mogą powodować ich feminizację (95% soi na świcie to soja GMO, a jeśli producent nie zaznaczył na opakowaniu, że jest inaczej, z dużym prawdopodobieństw, baza mieszanki to własnie modyfikowana genetycznie soja).
Mamy jeszcze preparaty oparte tylko o aminokwasy, czyli podstawowe składniki białek, ale to nadal nie leczy przyczyny, a jedynie usuwa efekt, a znam przypadki, gdzie podawanie mieszanki opartej o aminokwasy, problemu nadal nie rozwiązało, a zabrakło już możliwości zmiany mieszanki.
FENYLOKETONURIA
Choroba polegająca na problemie w trawieniu fenyloalaniny – aminokwasu.
„Na szczęście dla mam naturalny pokarm kobiecy zawiera bardzo niewiele fenyloalaniny, około 45 mg w 100 ml – wszystkie typowe mieszanki do karmienia niemowląt zawierają znacznie więcej tego aminokwasu. Ponadto badania wykazują, że dzieci z fenyloketonurią karmione piersią mają wyższy iloraz inteligencji od tych, które dostawały jedynie preparaty PKU.”[I]
CUKRZYCA
„Zaobserwowano, że istnieje podobieństwo antygenowe pomiędzy białkiem mleka krowiego i białkiem powierzchniowym p69 wysp β trzustki1. Wynika stąd, że wczesny ewentualny kontakt dziecka z białkiem mleka krowiego może zapoczątkować proces destrukcji trzustki. Na potwierdzenie tego spostrzeżenia są dane o częstszym występowaniu cukrzycy u dzieci karmionych mlekiem krowim.” za [Bremborowiczem – Gimeno De Souza (1997), Kimpimaki et al. (2001),
1 Wyspy β trzustki są odpowiedzialne za produkcję insuliny, hormonu obniżającego poziom cukru we krwi (nadmiar jest składowany w wątrobie jako zapas energetyczny w postaci glikogenu), trzustka produkuje także inny hormon – glukagon w komórkach α odpowiedzialny za uwalnianie cukru z wątroby.
CUKRY

Węglowodany w mieszankach to laktoza z mleka, czyli cukier mleczny, a także syrop glukozowy, maltodekstryna.
Laktoaza jest wspaniałym cukrem, jest to dwucukier składa się z glukozy i galaktozy, pod wpływem laktazy – enzymu w jelitach (ten sam enzym znajduje się także w pokarmie mamy, ale nie ma go w mieszankach), zostaje rozłożona do cukrów prostych, wchłanianych do krwiobiegu, co ważne laktoza jest najmniej próchnicotwórczym cukrem i tylko taki cukier występuje w mleku mamy.
Mamy też preparaty dla dzieci z nietolerancją laktozy gdzie cukier mleczny został zastąpiony syropem glukozowym, a wiec dwucukier glukoza + galaktoza zostaje pozbawiony galaktozy, której dziecko nie trawi. Co ważne syrop glukozowy jest dodawany także do zwykłych mieszanek.
Syrop glukozowy, maltodekstryna maja wysoki indeks glikemiczny, czyli powodują wzrost poziomu glukozy we krwi, tzn powodują szybki skok poziomu glukozy we krwi, a następnie szybki wyrzut insuliny (pisałam o tym wcześniej) i szybki spadek poziomu, ma to wpływ na okresy intensywnego pobudzenia (wysoki poziom glukozy) i senności (niski poziom glukozy – niebezpieczny dla mózgu), sprzyjają również otyłości w przyszłości.
TŁUSZCZE
Jak już wiemy, mieszanki powstają z mleka, które w procesie produkcji jest pozbawiane drogiego tłuszczu zwierzęcego. Mleko matki zawiera tłuszcze, tak więc mieszankę trzeba o nie wzbogacić, aby uzupełnić, ten ubytek. W czym jest problem? Po pierwsze są to tanie tłuszcze roślinne (niektórzy producenci nawet nie wymieniają jakich tłuszczy używają pisząc tylko ogólnie – oleje roślinne).
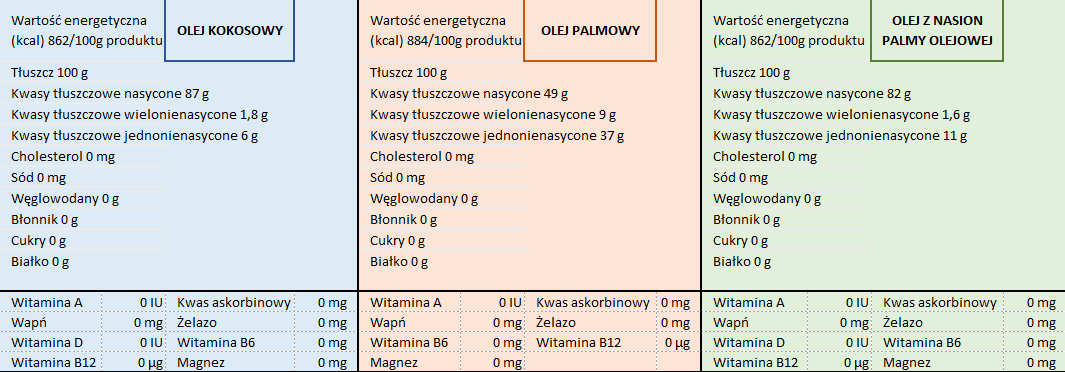
OLEJ KOKOSOWY, OLEJ PALMOWY I POCHODNE
Ciężko jest znaleźć wiarygodne źródła nt. oleju palmowego i kokosowego.
Mamy do wyboru: olej palmowy (olej z owoców), olej z ziaren palmy olejowej i olej kokosowy.
W produkcji mieszanek dla niemowląt używa się oleju kokosowego i palmowego, ale nie używa się oleju z ziaren palmy olejowej. Tu jest przysłowiowy „pies pogrzebany”. Dlaczego? Czym w takim razie się różnią oleje, jeśli wszystkie mają kwasy tłuszczowe nasycone, a olej kokosowy nawet więcej. Powszechnie wiadomo, że tłuszczowe kwasy nasycone sprzyjają wielu schorzeniom układu krążenia. .
Różnią się długością łańcuchów kwasów tłuszczowych: Olej kokosowy i olej z ziaren palmy zawiera tajemniczy skład MCFA, którego zwykły olej palmowy nie zawiera. To własnie MCFA nadaje mu wyjątkowość. Czymże więc jest MCFA, to nic innego jak kwasy tłuszczowe o średniej długości łańcuchu, dla odmiany olej palmowy zawiera głównie LCFA czyli długie łańcuchy kwasów tłuszczowych.
Czym się one od siebie różnią?
Różnicowanie metabolizmu różnych kwasów tłuszczowych, rozpoczyna się w przewodzie pokarmowym, MCFA absorbowane są skuteczniej niż kwasy tłuszczowe o długim łańcuchu (LFCA). Następnie MCFA są transportowane we krwi bezpośrednio do wątroby poprzez żyłę wrotną, w przeciwieństwie do LCFA, które są wchłaniane w jelitach do układu limfatycznego i transportowane tą drogą. Te różnice w strukturach są kontynuowane w procesach utleniania tłuszczu; MCFA wnika bezpośrednio w mitochondria niezależnie od systemu transportowego karnityny. Istniejeją również różnice pojemności ektogenicznye i lipogeniczne. Taka dyskryminacja metaboliczna jest poparta badaniami tak u zwierząt jak i u ludzi wykazując wzrost wydatku energetycznego wkrótce po posiłku zawierającym MCFA. W okresie długotrwałego procesu żywienia zwierząt kwasami MCFA długo doszło do spadku wagi. Te różnice w metabolizmie obsługi MCFA porównaniu LCFA niosą wnioski, że MCFA sprzyja utracie wagi (czyli odwrotnie niż LCFA, czyli olej palmowy).[I]
W skrócie, MCFA są wchłaniane bezpośrednio do krwi i żyłą wrotną do wątroby (żyła łącząca wątrobę z jelitami, w ten sposób produkty wchłaniane w jelitach trafiają do wątroby aby zostały metabolizowane) , gdzie są przekształcane w energię (wątroba to taki termofor ciała, krew, która z niej wypływa jest o 1°C wyższa niż ta, która do niej wpływa, a więc nie powoduje odkładania się tkanki tłuszczowej, tym samym nie powoduje otyłości, w przeciwieństwie do długołańcuchowych kwasów, które wraz z limfa są rozprowadzane po organizmie i magazynują się w tkankach i naczyniach, a ponieważ limfa jest odprowadzana do krwi to także wewnątrz naczyń krwionośnych i tylko częściowo trafiają do wątroby, odkładają się też w postaci tkanki tłuszczowej – sprzyjając otyłości – budują białą tkankę tłuszczową, która powoduje namnażanie komórek tłuszczowych, raz namnożone komórki tłuszczowe nie znikną, za to sprzyjają otyłości, dlatego w przeciwieństwie do dzieci karmionych naturalnie, ważna jest kontrola dużych przyrostów u dzieci karmionych sztucznie.
OLEJ SŁONECZNIKOWY
Olej słonecznikowy (także sojowy i kukurydziany) zawiera wielonienasycone kwasy tłuszczowe. Same w sobie korzystnie wpływają na układ sercowo – naczyniowy. Problemem jest wysoka zawartość kwasu linolowego (Omega-6) w stosunku do kwasów α-linolenowego (ALA) eikozapentaenowego (EPA) i dokozaheksaenowego (DHA). W badaniach udowodniono, że zwiększone spożycie w diecie OMEGA-6, w stosunku do OMEGA-3 sprzyja rozwojowi nowotworów. Chodzi o proporcje (które w mieszankach nie są znane), czyli, żeby stosunek omega 3:6 był dodatni. Jeśli pożywamy olej słonecznikowy w ilości 4 łyżek, należy go zrównoważyć niskoerukowym olejem rzepakowym (niestety GMO) lun lnianym w ilości co najmniej 5 łyżek.
Na ten przykład mieszance jednego z producentów mamy proporcję: α-linolenowego (omega-3) : kwasu linolowego (omega-6) 81:460 = 0,18, optymalnie >1
NISKOERUKOWY OLEJ RZEPAKOWY I OLEJ RZEPAKOWY
Kwas erukowy to kwas omega-9, nie jest bardzo korzystny, ale inaczej ma się rzecz w przypadku oleju niskoerukowego (powstaje w skutek genetycznej modyfikacji rośliny aby obniżyć w nim naturalnie wysoki poziom Omega-9), wówczas, dominującym staje się kwas omega 3, tak więc ważne jest jakie oleje roślinne i jaki olej rzepakowy został dodany do mieszanki.
OLEJ Z RYB (nie wiadomo jakich)
Ryby są źródłem kwasów Omega 3, pisałam o tym tutaj: Suplementy dla dzieci karmionych piersią oraz tutaj: Nocne mleko
OLEJ Z ORGANIZMÓW JEDNOKOMÓRKOWYCH
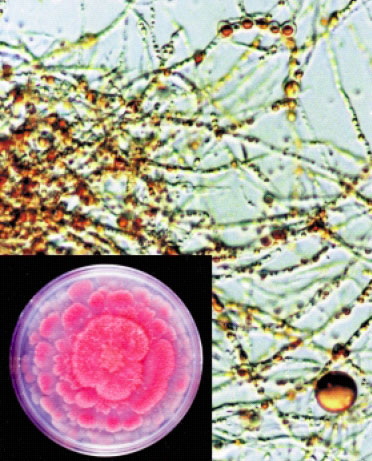
Zdjęcie: www.kyoto-u.ac.jp
Mortierella alpina – jednokomórkowy grzyb produkujący olej zawierający kwas arachidonowy (ARA). Jest to wielonienasycony kwas ω-6, jego odpowiednikiem jest nasycony kwas arachidowy występujący w oleju z orzeszków ziemnych (arachidowym). Dlaczego producenci dodają ten kwas do mieszanek? Bo to jest tak na prawdę w połączeniu z innymi kwasami nienasyconymi kwasem linolowym i kwasem linolenowym – witamina F. Co ciekawe, człowiek nie może ich wytwarzać je sam, dlatego nazywane są niezbędnymi nienasyconymi kwasami tłuszczowymi – NNKT.
Z kwasu arachidonowego, powstają w organizmie człowieka bardzo aktywne, biologiczne związki prostanoidy: prostaglandyny, prostacyklina i tromboksany. Prostanoidy to związki biorące udział w w procesach zapalnych, wpływają na mięśnie gładkie naczyń krwionośnych, oskrzeli, uczestniczą w procesach krzepnięcia krwi.
Prostaglandyny (PG) D,E,F – powstają w tkankach, typ D – powoduje skurcz oskrzeli i rozszerza naczynia krwionośne, typ E wywołuje rozkurcz mięśni gładkich i oskrzeli, kurczy macice (ma znaczenie w I okresie porodu), typ F kurczy mięśnie gładki oskrzeli i macicy.
Prostacykliny (PGI) – rozszerza naczynia krwionośne, hamuje procesy krzepnięcia krwi.
Tromboksan (TXA) – wywołuje procesy krzepnięcia krwi i silnie kurczy naczynia krwionośne czyli działa odwrotnie do prostacykliny.
Dodatkowo prostacykliny i prostaglandyny D i E odgrywają istotną rolę w regulacji krążenia nerkowego, zwiększają przepływ krwi przez nerki, wydalanie wody i jonów sodu. W stanach zapalnych dochodzi do ponoszenia poziomy prostaglandyn, co potęguje objawy procesu zapalnego i jest przyczyną powstania: gorączki, bólu i obrzęku.[III]

PREBIOTYKI I PROBIOTYKI
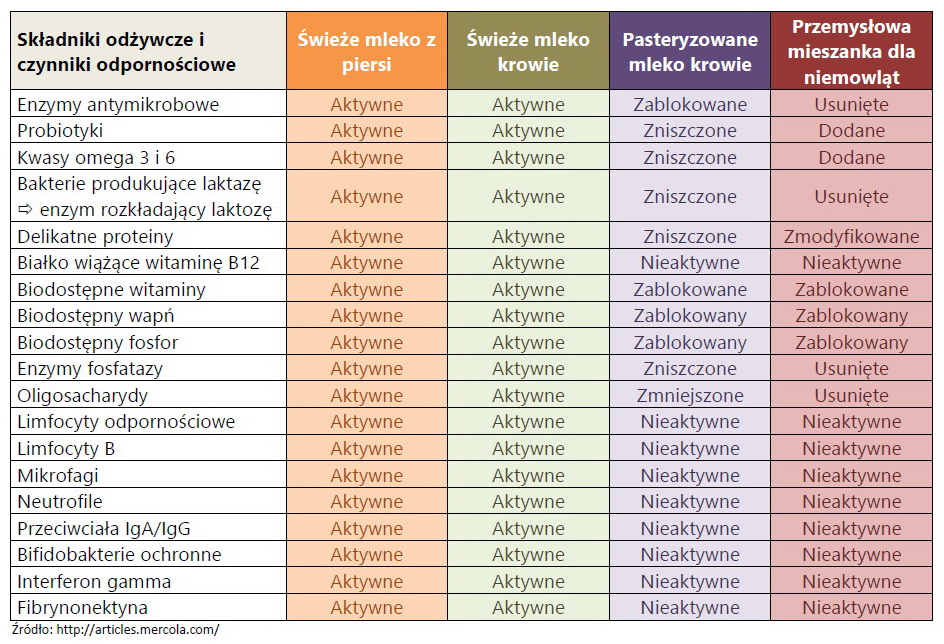
Dane szacunkowe mówią o ponad 700 szczepach bakterii probiotycznych w mleku mamy (pisałam o tutaj, tutaj, tutaj i tutaj) dodatkowo zawierają oligosacharydy, mieszanki nie są takie bogate i zawierają raptem kilka szczepów i tez nie we wszystkich mieszankach można je znaleźć. Więcej nt. probiotyków
Mieszanki zawierają zwykle: Bifidobacterium lactis, Strepotococcus thermophilus, niektóre firmy nie dodają wcale lub tylko informację: „naturalne kultury bakterii kwasu mlekowego, pierwotnie pochodzące z kobiecego mleka” ponadto prebiotyki: fruktooligosacharydy (poprawiają adhezje organizmów probiotycznych w jelitach), a co ciekawe w mieszankach dla alergików próżno szukać probiotyków, tak ważnych w diecie atopika.
LECYTYNA SOJOWA
Lecytyna jest substancją, która podnosi poziom HDL – dobrego cholesterolu, a obniża LDL, czyli złego, problemem jest to, że jak wcześniej wspomniałam 95% soi pozyskiwanej na świecie jest modyfikowana genetycznie, a więc, jeśli nie zostało to zaznaczone na opakowaniu, z dużym prawdopodobieństwem, jest to lecytyna GMO, a wpływu GMO na organizm człowieka jeszcze do końca nie poznano, są pewne przesłanki, że ma wpływ na zwiększenie zachorowalności na raka, ale nie ma na razie na to twardych, niezbitych dowodów. Pytanie czy testowanie na dzieciach jest dobrym pomysłem?
CZEGO NIE ZAWIERAJĄ MIESZANKI:
|
Dokładne porównanie listy składników mleka mamy i mieszanki
CHOROBY
Ponad wszelką wątpliwość udowodniono w rozlicznych badaniach (kilkuset) przeprowadzonych w wielu krajach na świecie w sposób niezależny i autonomiczny, a w badaniach wzięło udział tysiące dzieci różnych rejonów świata, a same badania trwały często do wieku dorosłego, że mieszanki przyczyniają się do wzrostu zachorowalności na wiele chorób, uznawanych za cywilizacyjne.
Sztuczka nr 12: Nie ujawniaj zagrożeń zdrowia związanych ze spożywaniem mieszanki.
Mantra: mleko mamy jest najlepsze, sugeruje, że mieszanki są normalne i bezpieczne, a karmienie piersią jest czymś ponadstandardowym, bonusem.
Jednakże nieprawidłowo przygotowana mieszanka jest główną przyczyną niedożywienia i chorób. Może spowodować trudności w karmieniu i konkretne problemy zdrowotne, takie jak niedożywienie, odwodnienie lub stany zapalne przewodu pokarmowego. W niektórych przypadkach może nawet doprowadzić do śmierci. Światowa Organizacja Zdrowia zaleca, żeby wszyscy rodzice byli informowani przez wyraźne ostrzeżenie na opakowaniu mleka, że mieszanka może zawierać mikroorganizmy chorobotwórcze. Niestety tylko jedna firma informuje, że produkt nie jest sterylny, jednak, co jest zaskakujące, instruuje rodziców do korzystania z wody o temperaturze 50-60° C. Eksperci Światowej Organizacji Zdrowia twierdzą, że temperatura wody do przyrządzania mleka powinna wynosić 70°C. Taki sposób przygotowania mieszanki jest najbardziej skutecznym sposobem jej oczyszczenia i mógłby nawet 10.000 razy zmniejszyć ryzyko zachorowań.
Oprócz faktu, iż niewłaściwe przygotowanie mieszanki może nieść poważne ryzyko dla zdrowia, niektóre jego składniki również okazują się być się niebezpieczne. Koncerny regularnie dodają nowe składniki zanim ich bezpieczeństwo zostanie prawidłowo ocenione. Wszystko po to, aby uzyskać przewagę konkurencyjną. Oznacza to, że tak naprawdę robione są masowe testy na dzieciach. Obecnie nie ma prawnego wymogu, żeby składniki były oceniane przez niezależny podmiot naukowy przed wprowadzeniem na rynek. Baby Milk Action skomentował: „Mleko sztuczne może być jedynym źródłem odżywiania w krytycznym okresie szybkiego wzrostu i rozwoju. Drobne zmiany mogą mieć poważne skutki dla zdrowia dziecka. Raport Komitetu Naukowego ds. Żywności z 2003 r. identyfikuje problemy, które wystąpiły z wprowadzeniem modyfikacji preparatów dla niemowląt. Istnieją przykłady ukazujące powiązanie ograniczonej podaży białka z zaburzeniami wzrostu, niedobór pierwiastków śladowych z ciężkimi chorobami oraz kilka przypadków śmierci noworodków ”
Należy podkreślić, (ponieważ przedsiębiorstwa produkujące mleko sztuczne nie zrobią tego), że dzieci karmione mieszankami są bardziej narażone m.in. na [II]:
- Zapalenie opon mózgowych
- Infekcje ucha
- Zakażenie krwi
- Zespół nagłej śmierci łóżeczkowej (SIDS)
- Cukrzyca
- Nowotwory
- Otyłość
- Biegunka
- Wysoki poziom cholesterolu we krwi
- Astma
- Kandydoza
- Enterowirusy
- Martwicze zapalenie jelit
- Pneumokoki
- Zakażenia układu oddechowego (ogólnie)
- Wady wymowy – zaburzenia logopedyczne
- Zakażenia dróg oddechowych (działanie ochronne przed narażeniem na dym tytoniowy) Syncytialny wirus oddechowy
- Salmonelloza
- Sepsa u wcześniaków
- Infekcje przewodu moczowego
- Anemia z niedoboru żelaza
- Zaparcia
- Więcej bólu podczas zabiegów medycznych
- Zaburzenia rozwoju szczęki i zębów
- Alergie
- Redukcja IQ
- Zaburzenia hormonalne
- Choroby układu krążenia (miażdżyca, wysokie stężenie cholesterolu)
- Cukrzyca
- Zapalenie opon mózgowych wywołane przez Haemophilus Influenzae
- Choroby zapalne jelit (choroba Crohna, wrzodziejące zapalenie jelita grubego)
- Słabe zdrowie psychiczne
- Zapalenie migdałków [II]
Wiedząc to wszystko, warto jeszcze raz przemyśleć fakt, czy karmienie sztuczne i naturalne to wybór matki, bo to karmienie niczym się nie różni. Różni się i to bardzo. Matka ma wybór. dziecko nie ma.
Źródła:
https://zasadyzywienia.pl/zywienie-niemowlat-z-fenyloketonuria.html
http://coconutresearchcenter.org/hwnl_4-2.htm
http://www.sciencedirect.com/science/article/pii/S0024320597011430[I]
http://naszezyciebezchemii.blogspot.is/2013/08/29-gmo-w-polsce-i-nie-tylko-cz-i.html
http://naszezyciebezchemii.blogspot.is/2014/01/71-olej-kokosowy.html
http://www.ncbi.nlm.nih.gov/pubmed/24374968
http://www.ncbi.nlm.nih.gov/pubmed/25484124
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2684040/
Literatura:
Omega-6/omega-3 Essential Fatty Acid Ratio: The Scientific Evidence, pod redakcją Artemis P. Simopoulos,Leslie G
15 trików marketingowych stosowanych przez firmy produkujące preparaty mlekozastępcze[II]
„Farmakologia” pod redakcją prof. Grażyny Rajtar-Cynke, Wyd I, Lublin 2002, wyd. Czelej sp. z o.o. [III]
Zdjęcie w nagłówku:
www.sheknows.com