Karmienie piersią w ciąży
Masz maluszka, a może starszaka przy piersi i zaszłaś w kolejną ciążę. Zastanawiasz się co dalej?
Odstawić, czy kontynuować karmienie?
Lekarz, położna, straszą:
- karmienie piersią zagraża kolejnej ciąży i prowadzi do poronienia
- karmiąc piersią zabierasz to co najlepsze dziecku w brzuchu, lub
- karmiąc piersią zaspakajasz potrzebę bliskości bo ciążowe mleko nic nie daje
- w ciąży mleko i tak zanika
Po kolei.
1. CZY KARMIENIE W CIĄŻY JEST BEZPIECZNE DLA CIĄŻY
MIT
Karmienie powoduje skurcze macicy, a to grozi poronieniem
FAKT
Skurcze macicy są niewielkie i nie mają wpływu na przebieg ciąży. Oksytocyna, która działa na mięśnie gładkie przewodów mlecznych i macicy, produkowana jest przez podwzgórze i magazynowana w przysadce mózgowej, wydzielina jest w chwilach euforii: orgazm – powodując skurcze macicy (łagodzi tym samym bóle miesiączkowe), łagodzi ból i poprawia wypływ mleka poprzez mikroskurcze mięśni okalających przewody mleczne, albo bardzo silne skurcze macicy w trakcie porodu.
Ponieważ macica jest znacznie większym i silniejszym mięśniem, niż delikatne przewody mleczne, to też ilość uwalnianej oksytocyny jest różna, aby uruchomić mięśnie przewodów mlecznych potrzeba ilości homeopatyczne, znacznie większe ilości są potrzebne aby uruchomić mięsień macic podczas współżycia (nie wspominając o akcji porodowej), więc karmienie piersią nie ma najmniejszego wpływu na przebieg ciąży fizjologicznej, w której lekarz nie zabrania współżycia.
Suplementacja progesteronu (Luteina, Duphston) na wszelki wypadek, bo mama karmi piersią, jest nieuzasadniona.
W ciąży patologicznej z poronieniem zagrażającym czasem wystarczy znacząco ograniczyć ilość karmień i zredukować karmienia nocne do zera, a te w dzień ograniczyć do 1-3 i obserwować. Przy bardzo powikłanej może być jednak konieczne całkowite odstawienie.
Oczywiście ciążę powikłaną prowadzi poradnia i szpital co najmniej o II stopniu referencyjności i konieczna jest suplementacja farmakologiczna.
WAŻNE
Łożysko produkuje oxytocynazę – enzym rozkładający oksytocynę – starzenie łożyska powoduje spadek poziom oksytocynazy, wzrasta poziom oksytocyny i pojawiają się skurcze przepowiadające (Braxtona-Higsa) kiedy łożysko osiąga III stopień, rozpoczyna się poród)
2. CZY MAMA KARMIĄC W CIĄŻY, MOŻE DOPROWADZIĆ DO HIPOTROFII PŁODU?
MIT
Karmienie piersią w ciąży, ogranicza odżywienie płodu
FAKT
Kiedy mama karmiąca piersią zachodzi w ciążę schemat odżywiania (dostarczania składników odżywczych) jest taki:
- płód
- dziecko przy piersi
- mama
A więc jedyną osobą, która może na tym stracić jest MATKA, dlatego ważna jest zdrowa, odżywcza, bogata i zbilansowana dobrze dieta, aby wszyscy troje dostali to co najlepsze. Dobrze odżywiona mama, to zdrowa mama, mama pełna energii i nie nie musi nic suplementować, wystarczy, że będzie odżywiać się różnorodnie i regularnie, dieta będzie bogata w wapń, potas i magnez, białko, witaminy i inne składniki odżywcze.
Czego powinna unikać mama w ciąży:
- surowego mięsa
3. CZY CIĄŻA ZMIENIA SKŁAD POKARMU?
MIT
Pokarm w ciąży traci swoje wartości
FAKT
Pomiędzy 16 a 22 tygodniem ciąży ponownie rozpocznie się Laktogeneza I, oznacza to że piersi przygotowują się do żywienia nowego człowieka, od 22 tyg ciąży produkowany jest już pokarm dla dziecka które się urodzi, nawet jeśli przyszłoby na świat przedwcześnie, piersi mamy są już w gotowości, aby zapewnić mu pokarm życia. Od 13 tyg ciąży, może zmieć się smak mleka, to okres w którym cześć dzieci odrzuca pierś.
Od tej pory piersi produkują pokarm głównie dla płodu i tak będzie aż do końca ciąży i w pierwszych dniach po porodzie, aż mleko z siary zamieni się w mleko dojrzałe. W tym okresie gruczoły produkują tylko niewielkie ilości pokarmu.
Jednakże pojawiło się doświadczenie mamy karmiącej, która w 36 tyg ciąży karmiła tylko jedną piersią i w sytuacji kiedy postanowiła ściągnąć pokarm, z piersi karmiącej ściągnęła pokaźną ilość białego mleka, zaś z piersi czekającej na drugie dziecko, niewielką ilość siary. Co jest dodatkowym dowodem tego, że pokarm dostosowuje się do „konsumenta” jakościowo i ilościowo.
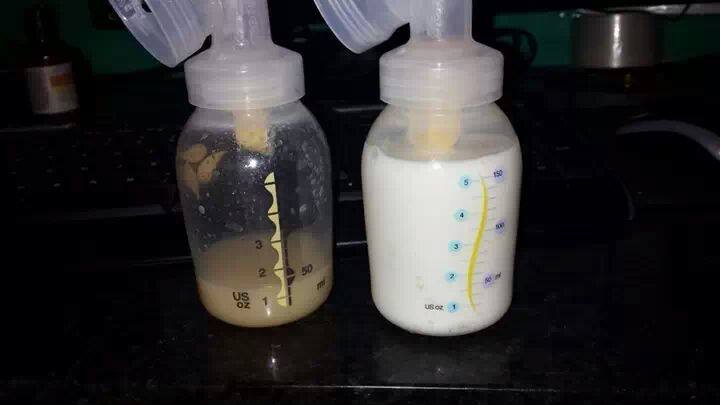
4. CZY MLEKO W CIĄŻY ZANIKA?
MIT
Piersi robią przerwę i przygotowują się na nową laktację
FAKT
Piersi zmniejszają produkcję, ale ta trwa cały okres ciąży laktacji o czym było w poprzednim punkcie. Tak więc mleko jest cały okres karmienia piersią, a nawet tygodnie, miesiące i lata po jego zakończeniu.
PODSUMOWANIE:
- mleko zawsze jest IDEALNE
- mleka nigdy się nie skończy, jeśli mama cały czas karmi
- mleko zawsze jest gotowe
- karmienie piersią jest bezpieczne w fizjologicznej ciąży
- karmienie piersią jest korzystne dla matki i obojga dzieci
- nie ma bezpośrednich zagrożeń dla płodu wynikających z kontynuacji karmienia piersią
- nie ma bezpośrednich zagrożeń dla dziecka karmionego piersią ze strony płodu.
- PO ZAKOŃCZENIU CIĄŻY MAMA MOŻE KARMIĆ TANDEM
Źródła:
- http://kellymom.com/
- http://www.lalecheleague.org/
- http://www.nbci.ca/
- http://www.breastfeedinginc.ca/
Zdjęcie w nagłówku:
www.drmomma.org